ضایعات عروقی از شایعترین ناهنجاریهای مادرزاد و نوزادی است. این ناهنجاریها میتواند در کل بدن رخ دهد؛ با این حال به دلیل آناتومی عروقی پیچیده ناحیه سر و گردن، ۶۰% ضایعات در این ناحیه است.
نامگذاری صحیح ضایعات، طبقه بندی مناسب و تظاهرات بالینی تاثیر بسزایی در شناخت علت آن و تشخیص و درمان دارد.
بنابراین، هدف این مقاله ارائه دانشی جامع در مورد طبقه بندی ضایعات عروقی ناحیه سر و گردن بر اساس بیماری زایی، تظاهرات بالینی و درمان آنها است.

مقدمه:
ضایعات عروقی حاصل نقص در ساختار عروق موضعی است. تظاهرات بالینی این ضایعات گیج
کننده است زیرا تمام ضایعات در طیف رنگی از آبی، صورتی و قرمز ظاهر میشوند،
متاسفانه از عبارت “ضایعات عروقی” برای توصیف ضایعات کاملا متفاوت
استفاده شده است؛ برای مثال، “hemangioma”
یک اصطلاح عمومی برای ضایعات عروقی با تاریخ طبیعی متفاوت و علل متفاوت است. خال
لکه شرابی
(Port-wine stain)،
ضایعهای که هیچگاه فروکش نمیکند، نیز در گروه همانژیومای مویرگی
( capillary hemangioma) طبقه بندی
میشوند.
این نامگذاری مشابه باعث تشخیص نادرست، درمان و تحقیقات غلط میشود. در این مقاله قصد داریم به تفاوت بین ضایعات عروقی مهم در ناحیه سر و گردن بپردازیم.
طبقه بندی
نخستین طبقه بندی برای این ضایعات عروقی توسط ویرشو و دانشجو وی، آلفرد وگنر، ارائه شد. این دو دانشمند بر اساس ظاهر میکروسکوپی ضایعات عروقی، آنها را در دو گروه angiomas و lymphangiomas قرار دادند، در ادامه هر کدام از ضایعاتدر سه گروه “simple” ، “cavernosum” و “racemosum” طبقه بندی میشدند. پس از آن شیوههای طبقه بندی دیگر نیز ارائه شدند، اساس این طبقه بندیها ویژگی های آناتومیکال (تشریحی) تومورهای مختلف عروقی بدون توجه به رفتار بیولوژیکیآنها بود.این امر منجر به این تصور غلط شد که، بیشتر ضایعات(مادرزادی)به صورت خود به خود در همان سال اول زندگی از بین میروند، درنتیجه اغلب ناهنجاریهای عروقی مادرزادی درست تشخیص داده نمیشدند و درمان نمیشدند.
در سال۱۹۸۲مالیکن و گلواکی، طبقه بندی سادهای بر اساس معیارهای بالینی، هیستوشیمیایی و سلولی به منظور تشخیص ناهنجاریهای عروقی ارائه دادند. این طبقه بندی چارچوبی مناسب برای شناسایی این ضایعات فراهم کرد که بعدا در سال ۱۹۹۶ به عنوان معیار اصلی توسط انجمن بین المللی مطالعه ناهنجاریهای عروقی (ISSVA) تصویب شد.
آنها دو موجودیت مجزا تعریف کردند، همانژیوما (hemangioma) وناهنجاری عروقی (vascular malformation).
در این طبقه بندی، ناهنجاریهای عروقی بر اساس نوع رگهای درگیر دسته بندی میشدند. رگهای درگیر ممکن است به صورت منفرد ( مویرگ، شریانی، لنفاوی یا وریدی) و یا پیچیده و ترکیبی باشند. این چارچوب در سال ۱۹۹۹ اصلاح شد تا ضایعات عروقی بر اساس عمق ضایعه، نوع رگ اصلی و ویژگیهای جریان ضایعه طبقه بندی شوند.
این
نوع از طبقه بندی از نظر بالینی مفید بود و با دادههای پاتولوژیکی و رادیولوژیکی
هماهنگی درستی داشت.
شاید برای شما سوال شود، منظور از جریان ضایعه چیست؟
باید گفت، در ضایعات مرتبط با شریان، از نظر رئولوژیکی (rheologically) جریان سریعی دارند در حالی که در ضایعات دیگر جریان آهسته است.
در ادامه جامعه ISSVA این طبقه بندی را نیز اصلاح کرد و ضایعات عروقی (vascular lesions) را به دو دسته تومورهای عروقی (vascular tumors) و ناهنجاریهای عروقی
(vascular malformations) تقسیم کرد.
تومورهای عروقی
Hemangioma:
همآنژویما یک ضایعه خوش خیم حاصل از رشد نا مرتب (hamartomatous) مویرگها با شاخص تکثیر زیاد است. این ضایعه به دو گروه زیر تقسیم میشوند.
- همانژیوم شیرخواران (infantile hemangioma (IH))
- همانژیوم مادرزادی (congenital hemangioma (CH))
همانژیوم
شیرخواران بسته به محل وقوع آن در سه گروه focal, segmental
و indeterminate و
بر اساس عمق ضایعه از سطح پوست در سه گروه superficial, deep
و mixed قرا میگیرند.
همانژیوم مادرزادی نیز به دو گروه تهاجمی و غیر تهاجمی تقسیم میشود.
:infantile hemangioma
این
ضایعه در بدو تولد وجود ندارد و در طی ۸ هفته اول زندگی نوزاد ظاهر میشود.
IH یک تومور خوش خیم از سلولهای اندوتلیال
(پوششی) با رفتار منحصر بفرد زیستی شامل ۳فاز، تکثیری (به مدت ۶-۱۲ ماه)، تهاجم
تدریجی و فروکش خود به خودی (در سن ۵تا۹سالگی) است.
این ضایعات در نوزادان دختر و همچنین نوزادانی نارس(نوزادانی که زودتر از موعد ۹ماهه به دنیا بیاید) شیوع بیشتری دارد.
congenital hemangioma:
این ضایعات مدت زیادی است که شناخته شده اند، اما اخیرا از لحاظ بیولوژیکی از IH متمایز شدهاند. شیوع IH 70 درصد و شیوع CH 30 درصد میباشد.
Kaposiform hemangioendothelioma:
یکی دیگر از انواع تومورهای عروقی، Kaposiform hemangioendothelioma یا به اختصار KHE است.
این
ضایعه یک نئوپلاسم عروقی دوران کودکی است که با افزایش ترومبوسیتهای خون، ظهور
نقطه های بنفش و قرمز در سطح پوست و خونریزی همراه است؛ مجموع این علائم سندرم Kasabach–Merritt
نام دارد.
این تومور معمولا در بدو تولد وجود دارد، اگرچه ممکن است پس از زایمان نیز ظاهر
شود.
این ضایعات برخلاف IH در دو جنس شیوع یکسانی دارند و اغلب در ران، تنه و کمربند شانهای ظاهر میشوند.
KHE ارثی نیست، محققان همچنان در حال بررسی علت این تومور نادر هستند.
Pyogenic granuloma:
پایوژنیک گرانولوما تومور عروقی شایعی است که به صورت خود به خود و یا پس از تروما ظاهر میشود.
معمولا در لثه مشاهده میشوند؛ احتمالا علت ایجاد آن نفوذ مواد خارجی در شکاف لثه است.
ممکن است تغییرات هورمونی در دوران بلوغ و بارداری بر رشد لثهها تاثیر گذاشته و نوعی تومور که قبلا “تومور بارداری” نامیده میشد را ایجاد کند.
Angiofibroma:
آنژیوفیبروما بسیار نادر است و کمتر از ۱ درصد کل تومورهای ناحیه سر و گردن را
تشکیل میدهد و اختصاصا در مردان جوان 10
تا ۲۵ ساله ظاهر میشود.
علت این ضایعه هنوز مشخص نشده است.
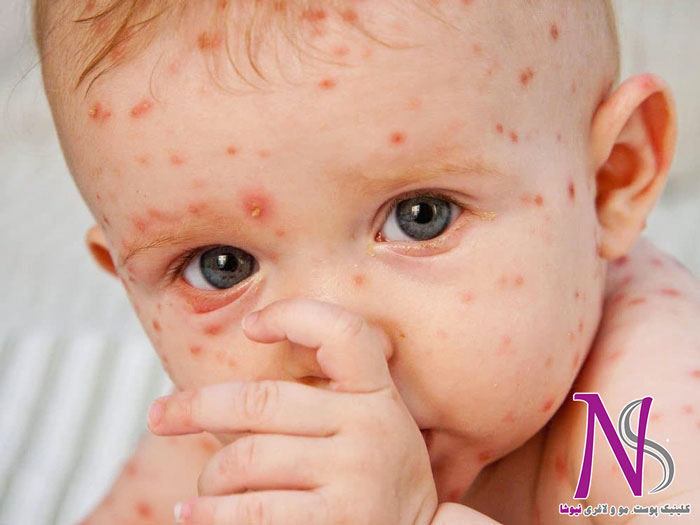
ناهنجاریهای عروقی
ناهنجاریهای عروقی ناشی از اختلالات ساختاری (مورفولوژیکی) عروق شریانی، وریدی و لنفاتیک حین تشکیل و تکامل آنها است.
این ناهنجاریها در بدو تولد ظاهر میشوند و همگام با رشد کودک بزرگ میشوند؛ تروما، بلوغ و بارداری نیز میتواند باعث رشد سریعتر این ضایعات شود.
عمده ناهنجاریهای مادرزادی در دوران کودکی قابل تشخیص اند.
میزان بروز آن ۱٫۵ درصد است، تقریبا دو سوم آنها وریدی و در دو جنس به طور مساوی توزیع میشوند.
ناهنجاری مویرگی (Capillary malformation) :
در گذشته با نام خال لکه شرابی و همانژیوم مویرگی شناخته میشد. ناهنجاریهای مویرگی (CMs) توزیع جنسی برابری دارند. شیوع آن در نوزادان ۰٫۳% گزارش شده است و اغلب تغییر رنگ پوست در بدو تولد مشاهده میشود.
ناهنجاری وریدی (Venous malformation) :
VMs شایعترین نوع ناهنجاریهای عروقی است، قبلا به همآنژیوم غاری (cavernous hemangioma) معروف بوده است.
نازک شدن دیواره رگ، پیدا کردن حالت اسفنجی و کاهش عضله صاف رگ از علل تشکیل این ضایعات است.
ناهنجاریهای وریدی در پوست و بافتهای زیر پوستی ناحیه سر و گردن، به ویژه در لب و گونه شایع است.
ناهنجاری لنفاوی (Lymphatic malformation) :
بیماریای نادر با جریان آهسته و مادرزادی است.
LM میتواند ماکروسیستیک، که قبلا با عنوان cystic hygroma شناخته میشد، میکروسیستیک، که قبلا با عنوان lymphangioma شناخته میشد، و یا mixed باشد.
این ناهنجاری بیشتر در ناحیه سر و گردن دیده میشود و به معمولا به مرور زمان به آرامی بزرگ میشود، اما ممکن است به دنبال عفونت یا خونریزی داخلی به طور ناگهانی بزرگ شود.
ناهنجاری شریانی(Arteriovenous malformation) :
این شکل از ناهنجاری، موضعی و با جریان بالا است.
از شایعترین محلهای بروز آن میتوان به داخل جمجه، رحم، تنه و سر و گردن اشاره کرد. اگرچه AVMs در بدو تولد وجود دارد، اما تظاهرات بالینی آن معمولا به تاخیر میافتد و ممکن است ضایعات آن در دهه دوم، سوم یا حتی پنجم زندگی ظاهر شوند.
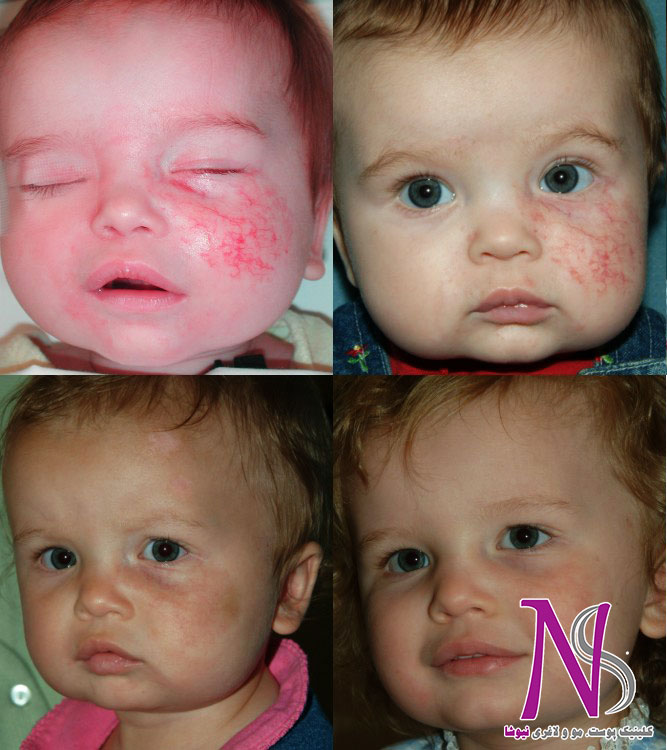
تحقیقات :
تشخیص دقیق ضایعات عروقی تنها با استفاده از اصلاحات دقیق ضایعه، تاریخچه بالینی (زمان ظهور، وجود پیش ضایعات، الگوری رشد و تکامل) و معاینه فیزیکی ممکن است.
تحقیقات و روشهای پیشرفته نظیر MRI، CT، phlebography (پرتونگاری از رگ با استفاده از ماده حاجب)، تصویر برداری هستهای و روشهای خاص آنژیوگرافی به تمایز ضایعات عروقی کمک میکند.
MRI یکی از بهترین انتخاب ها است که اطلاعات دقیقی در مورد میزان ضایعه و گسترش آن به ما میدهد، همچنین میتواند به تمایز بین انواع مختلف ناهنجاریهای عروقی کمک کند.
یکی دیگر از روشهای کاربری آنژیوگرافی است. آنژیوگرافی شامل آرتریوگرافی (مربوط به شریان)، ونوگرافی (مربوط به ورید) است و در آن ماده حاجب مستقیما به داخل رگ تزریق میشود. آرتریوگرافی برای ارزیابی ضایعات عروقی با جریان بالا استفاده میشود و هیچ ارزش تشخیصی در ضایعات با جریان پایین ندارد.
برای بررسی ناهنجاریهای عروقی مادرزادی میتوان از تکنیک تصویر برداری هستهای بهره برد.
این روش اطلاعات کاربردی بسیاری از ضایعه به شما ارائه میدهد.
مطالعات ایمنوهیستوشیمیایی در افتراق ناهنجاریهای عروقی از همآنژیومها کمک میکند.
درمان:
درمان ضایعات عروقی بسیار پیچیده است و برای تشخیص و درمان باید بین تعدادی از متخصصان اتفاق نظر حاصل شود.
روشهای درمانی مختلفی برای کنترل و درمان همآنژیمها و ناهنجاریهای عروقی بسته به مرحله و نوع ضایعه وجود دارد که هر کدام نقاط مثبت و منفی خاص خود را دارند.
اکثر همآنژیومها به درمان خاصی نیاز ندارند و فقط برای اطمینان از نداشتن عوارض نیاز به معاینه دقیق و مداوم دارند.
اولین خط درمانی برای همآنژیومها استفاده از کورتیکواستروئیدها میباشد، که میتواند به صورت سیستمیک یا موضعی استفاده شود. میزان پاسخ به درمان به سرعت تکثیر و محل ضایعه بستگی دارد.
اگر
ضایعه به کورتیکواستروئیدها جواب ندهد به عنوان خط دوم درمان، میتوان از vincristine
استفاده کرد.
لیزر درمانی نیز برای درمان همآنژیوم سطح و یا عمق پوست موثر است. در این روش ضایعات سطحی با عروق کوچک با موفقیت درمان میشوند درحالی که در ضایعات عمیقتر با عروق بزرگتر باید از لیزر آلومینیوم یا اتریوم استفاده کرد.
این روش نیاز به متخصص دارد و اغلب در درمانهای غیر قانونی نکروز بافتی و زخم دیده میشود.
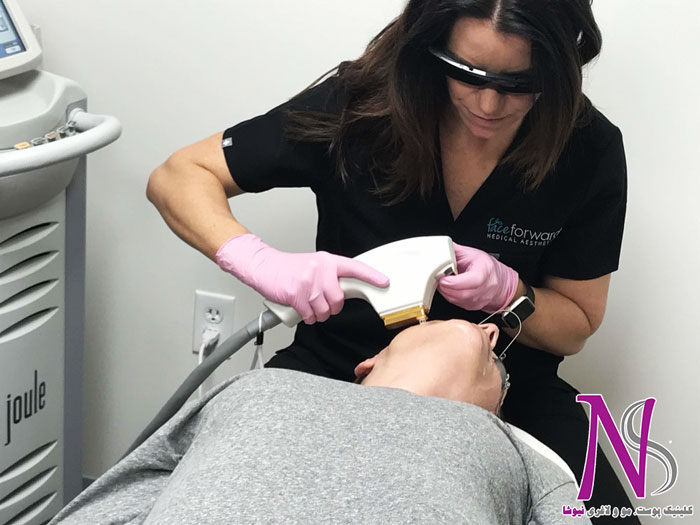
روش دیگر جراحی است، این روش تنها زمانی استفاده میشود که زندگی فرد در خطر باشد، ضایعه رشد غیر عادی داشته باشد و یا در درمان دارویی موفقیتی حاصل نشود.
برای درمان سایر ضایعات عروقی مانند KHE در ابتدا از کورتیکواستروئید و به دنبال آن از vincristine و IFN استفاده میکنیم. تاثیر این دارو ها بر درمان KHE نسبت به همآنژیومها کمتر است.
درمان
pyogenic granuloma تنها کورتاژ و برداشتن لکه به ظور کامل با
استفاده از عمل جراحی یا لیزر است.
در مورد CM نیز روشهای کنترل و درمان حاظر، پنهان کردن
آن از طریق آرایش، لیزر درمانی و برداشتن و پیوند است و در مورد VMs
نیز میتوان از روشهای sclerotherapy، elastic
compression و جراحی کمک گرفت.
Sclerotherapy از طریق ایجاد التهاب و ترومبوز ضایعه منجر به تشکیل بافت فیبروزه و در نهایت اندازه ضایعه مناسب میشود. اتانول یکی از قویترین مواد اسکلروزان کننده در درمان VM میباشد.
جراحی در درمان ضایعات با اندازه متوسط مناسب است، اما در درمان ضایعات گستردهتر اغلب منجر به از بین رفتن عملکرد حرکتی و آسیب عصبی و خونریزی میشود.
آمبولیزاسیون و جراحی یکی از گزینههای درمان AVM است.
گزینههای درمانی LM نیز شامل جراحی، sclerotherapy و لیزر تراپی میشود.
جراحی اصلیترین و گاهی موارد تنها انتخاب درمانی است و هنوز هم انتخاب اول بسیاری از جراحان میباشد.
قبلا در مورد ضایعات ماکروسیتیک صحبت کردیم، این ضایعات نسبت به ضایعات میکروسیتیک سطحیتر بوده و راحتتر از بین میروند. گسترش ضایعات میکروسیتیک بیشتر است و ممکن است به چندین عمل جراحی نیاز داشته باشند.
ضایعات LM موکوزی سطحی دهان را میتوان با لیزر درمان کرد.
هر ضایعه عروقی باید مورد بحث و بررسی دقیق قرار گیرد و پس از شور و مشورت، تصمیم درستی در راستا کنترل آن گرفته شود.
نتیجه:
ضایعات عروقی ناشی از اختلال در تشکیل شریان، مویرگ، ورید و یا رگ
لنفاوی میباشد.
این نکته بسیار مهم است؛ پزشکان باید دانش خود را در مورد اصطلاحات گیج کننده این ضایعات، تظاهرات بالینی و درمان آنها به طور مداوم به روز رسانی کنند.
اگرچه پیشرفت زیادی در این زمینه حاصل شده است، اما هنوز به درک درستی از علت ایجاد این ضایعات و درمان اختصاصی آنها برای بهبود کیفیت زندگی نرسیدهایم.
منبع:
